
Safer Dive:血氧偵測器判讀指南
文/賴瑋伶 繪圖/Andy Lu 手模/奕帆
身為進階的自由潛水者(大言不慚),可能會開始進行一些自主訓練。除了基本的自潛裝備之外,或許很多人也會考慮,是否該入手一支 老佛爺的指甲套 指夾式血氧偵測器,觀察自己的血氧濃度。本篇主要是介紹這個醫療儀器,應該如何正確操作並合理地判讀數據。
至於該怎麼運用在潛水訓練上,歡迎大家讀完文章以後一起討論、分享經驗。畢竟我目前使用血氧機的經驗大都來自於病人,而不是各位熱愛閉氣的超人啊。
等大家做好呼吸準備,就可以開始囉!
什麼是血氧飽和濃度?
呼吸時進入肺部的氧氣,從肺泡擴散到肺部的微血管之後,其中很小一部分溶解在血液中,大部分與紅血球上的血紅素 (hemoglobin)結合,再順著血管被攜帶到全身各處,供細胞使用。
而血氧濃度,就是指血液中,有多少比例的血紅素與氧氣結合。我們一般指稱的血氧濃度,更精確地說,是指「動脈」(充氧血)中的血液氧氣飽和濃度 (arterial oxygen saturation, SaO2)。
一個健康的人,身在海平面高度、呼吸一般空氣、處於靜止休息的情況下,動脈血氧飽和度大約介於96-98%;隨著血液循環,氧氣逐漸釋放給身體組織利用以後,最後回到右心房的靜脈血氧飽和度,平均約為75%。 (Ref. 1)
但很重要的一點是,我們不能單純根據以上數據,判斷一個人的血氧飽和度是否正常。
舉例說明:
1. A小姐身在海平面高度、呼吸一般空氣、處於靜止休息的情況下,動脈血氧濃度為96%,但事實上,她平常處於完全相同的情況下,動脈血氧飽和度是99%。現在測得96%,對她來說有可能是異常。
2. B先生平常休息狀態下,動脈血氧飽和度正常(96-98%),但在(不閉氣)運動時,動脈血氧飽和度會下降超過5%,這也可能是異常的表現。
在此我們無法一一列舉所有狀況,再加上疾病綜合判斷會更複雜。若懷疑血氧異常、甚至伴隨身體不適,建議您就醫尋求專業諮詢。
若沒有健康上的疑慮,接著我們一起來看看這個玩具 儀器。
血氧偵測器原理
血氧偵測器,主要是運用了光譜分析法 (Spectrophotometry) 中的比爾定律 (Beer-Lambert Law) 。
這個定律告訴我們,當一個特定波長的光線,穿過某種溶液之後(溶液由會吸收此光線的溶質、和不吸收此光線的溶劑所組成),光的吸收度 (A),與吸收係數 (α)、光徑長 (l)、濃度 (c),成正比。
即 A = α l c
血液中的氧合血紅素 (oxyhemoglobin),主要吸收波長介於850-1000奈米的紅外光;去氧血紅素 (deoxyhemoglobin),主要吸收600-750奈米的紅光。血氧偵測器的設計,就是針對含氧和不含氧的血紅素,發出2種不同波長的光線(通常是940奈米、660奈米),再根據光的吸收度和其他數據,算出氧合血紅素和全血紅素的比例,也就是所謂的血氧飽和度。
在醫院內,可以透過抽取動脈中的血液,送到機器檢測,來得到血氧飽和度的數據。但一直抽血不僅麻煩又很痛啊!脈衝式血氧偵測器 (pulse oximeter)於是應運而生(大家平常會買的就是這種囉!)。
脈衝式血氧偵測器 (pulse oximeter)
主要組成:2個發光的二極體 (diodes)+1個光感測器 (photodector)
前者發出2種不同波長的光線,再由後者接收。
以下為穿透式的血氧器示意圖(指夾式多是這種)。另外也有反射式,感測器與發光器設在同一邊。
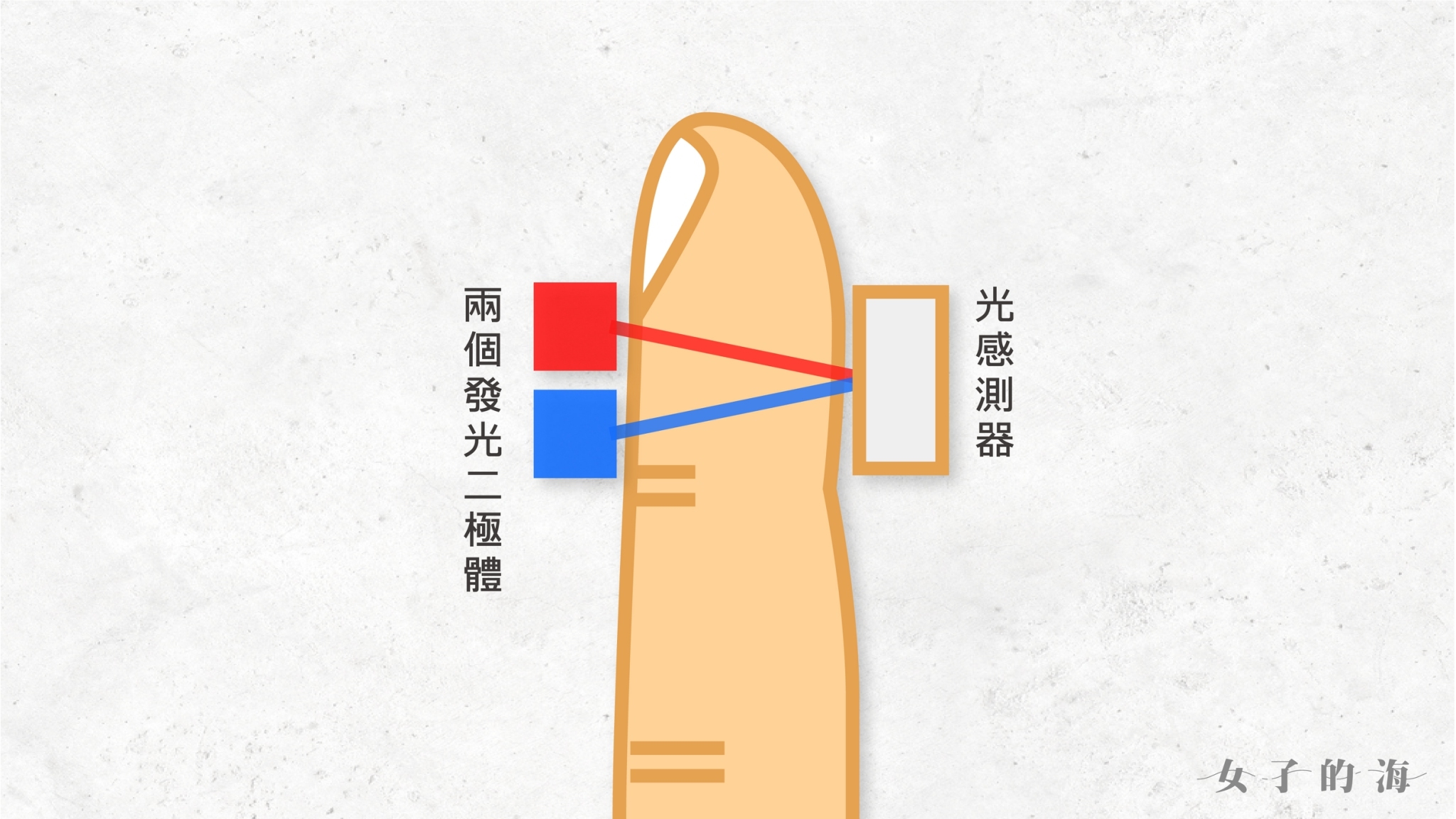
脈衝式血氧機需要血管豐富的組織以利偵測,因此目前常見的設計大多針對手指、腳趾、耳垂、鼻翼、額頭等部位。但問題來了,這些部位的血管,可能同時有動脈、靜脈、微血管。儀器所顯示的數據,就是我們想要的動脈血氧飽和度嗎?
科學家用人體動脈的搏動,聰明地解決了這個問題。
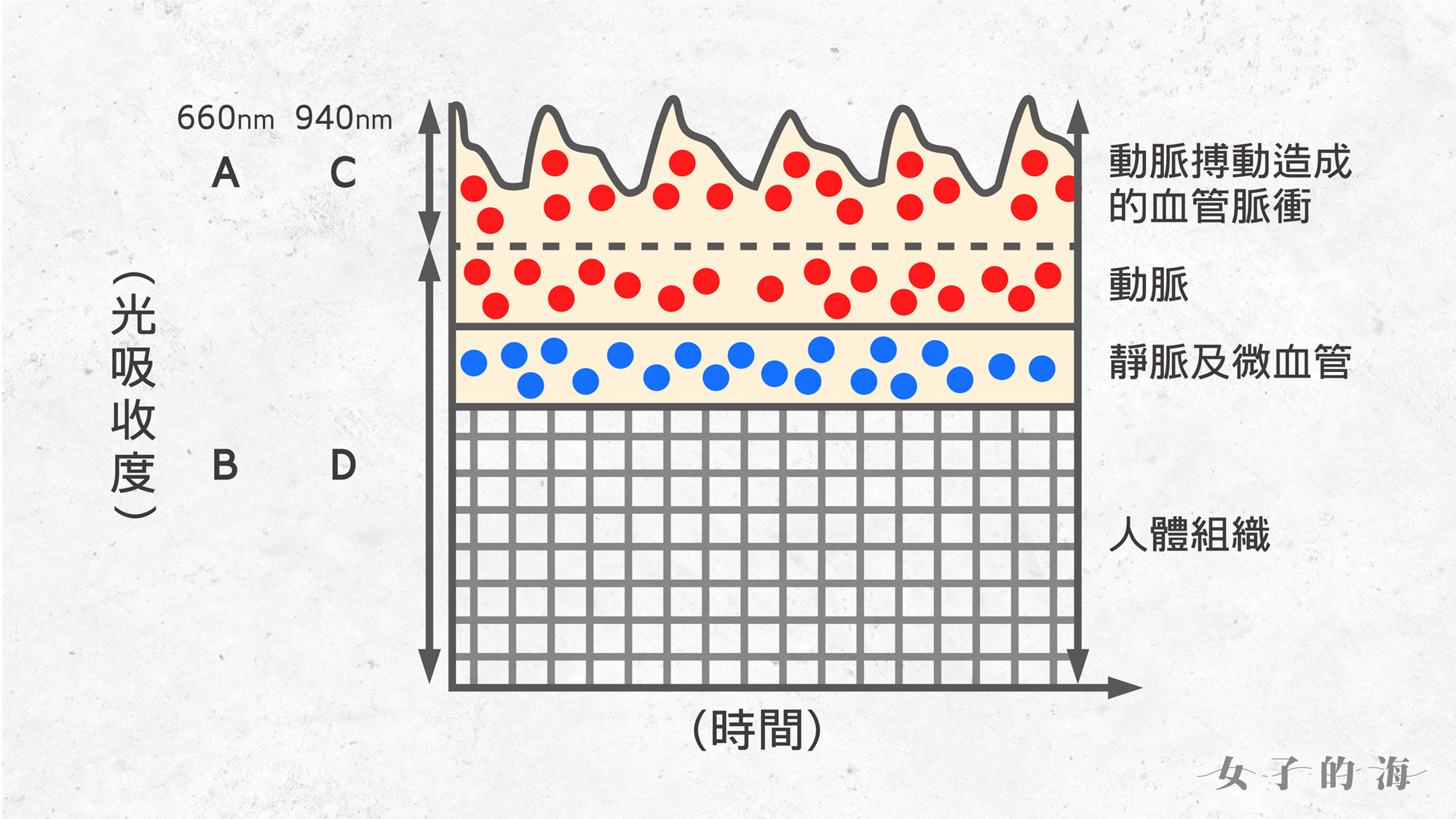
由上圖可知,當儀器發射2種波長的光線(660nm/940nm),因為動脈博動的關係,事實上感光器會得到這2個光線在脈衝期的光吸收度(A+B/C+D),和非脈衝期的光吸收度(B/D)。
以上數據,經過數學計算、再以抽血測得的動脈血氧飽和度 (SaO2) 校準之後,就可以得出脈衝式的動脈血氧飽和度值 (SpO2)。而最後呈現在儀器上的數值,一般都是來自過去3-6秒內的數據平均。
SpO2的數據需要以SaO2校準,而SaO2的數據,通常來自參與血氧飽和度實驗的健康自願者。若透過人為的方式,使受試者的血氧過低,會有實驗道德上的問題,因此75%以下的SaO2校準資訊,是將受試者的實驗數據,加以數學推算得來的結果。
脈衝式血氧器的製造商,對於數值的準確性,大多如下宣告:
SpO2 70-100%:與真實數據約有±2%以內的差距
SpO2 50-70%:與真實數據約有±3%以內的差距(?)
因AIDA的官方學習手冊中有提到,當血氧濃度下降到45-50%時,就可能有失去意識(即black out, BO)。因此為了脈衝式血氧偵測器在70%以下的準確率,花了很多時間閱讀相關文獻。最後發現,實驗結果變異性非常大,SpO2與SaO2的差距,5%-20%都有 (Ref. 7-9)。
脈衝式血氧偵測器的準確性,相關實驗結果如下:
SpO2 90%以上:與標準SaO2參考值,差距在±2-3%以內 (Ref. 10-12)
SpO2 90%以下準確度下降,SpO2 80%以下與標準值差距更明顯 (Ref. 13)
針對臨床上血氧飽和度變化大、較可能發生低血氧狀況的嚴重病人,脈衝式血氧機可信度較低 (Ref. 14)
因此幾乎所有關於脈衝式血氧機的回顧型文章,都建議臨床工作者,在較嚴重的缺氧情況下,需以抽取動脈血液得到的數值為判斷依據。 (Ref. 15-17)
使用方法與排除異常
一般我們購買的大都是夾手指的脈衝式血氧器,使用方法蠻直觀的,開機、選一隻手指伸進去,等待3-6秒,應該就可以看到血氧值。有些機型會連帶顯示心跳、甚至脈衝的圖形。以下列出一些常見的異常狀況,如果在偵測上有問題,可以先初步檢視一下是否有以下狀況,若可能是疾病造成,請就醫治療。
| 脈衝波形異常 | 解決方式 |
| 探頭位置不正確 | 重置探頭、換位置 (其他手指或腳趾) |
| 移動 | 重置探頭、換位置 |
| 血液灌流不足 (可能是血管收縮、或血壓太低) | 重置探頭、換位置、讓肢體回暖 |
| 溫度過低 (手腳冰冷) | 重置探頭、換位置、讓肢體回暖 |
| 皮膚色素 | 抽動脈血 |
| 高估數值 | 解決方式 |
| 一氧化碳中毒 (抽菸也有可能) | 使用能偵測一氧化碳血紅素的血氧儀器 (戒菸) |
| 糖化血色素太高的糖尿病病人 | 抽動脈血 |
| 異常血紅素 (methhemoglobin, sulfhemoglobin) | 使用能偵測異常血紅素的血氧儀器 |
| 外在光源 | 移除外在光源 |
| 低估數值 | 解決方式 |
| 脈衝波形過小 | 重置探頭、換位置 |
| 異常血紅素(methhemoglobin, sulfhemoglobin) | 使用能偵測異常血紅素的血氧儀器 |
| 嚴重貧血 (血紅素 < 5mg/dL) | 抽動脈血 |
| 指甲油 | 卸除指甲油、換位置 |
| 靜脈搏動 | 一般是疾病造成,但可嘗試排除是否探頭過緊 |
應用於自潛訓練的優點與限制
以下根據本篇文章有提到的內容簡單分析,在實際應用上,請大家多多分享經驗。
| 優點 | 說明 |
| 快速、客觀 | 發紺 (cyanosis) ,也可以用來評估缺氧,但有以下限制:
· 非常嚴重缺氧時才會有此表現(血氧濃度67%左右) · 判斷上容易受其他狀況影響 a. 周邊組織灌流不足(例:因冷導致血管收縮,造成嘴唇發紫) b. 皮膚色素 c. 貧血 |
| 限制 | 說明 |
| 準確性 | 整體來說,在血氧飽和度低於70-80%時,準確性沒有研究支持。 |
| 非當下數據 | 為過去3-6秒的平均值 |
| 偵測受血液灌流影響 | 與潛水相關的周邊血管收縮:
· 寒冷 · 潛水反射造成血液往中心分佈
以上問題或許能夠以反射式探頭解決(貼在額頭),但詢問廠商後得知,防水又支援遠端資料傳輸的血氧器,要價幾十萬。 |
結語
恭喜來到文章的結尾!。若您發揮超人般的耐心一路閱讀至此,或許可以理解為什麼光是一支老佛爺的指甲,需要連帶提到這麼多東西。在醫學上(或許人生也是如此),每一個主觀陳述與客觀數據,背後都有許多可能的原因。當我們擁有愈多資訊,判斷上就能夠愈「趨近」事實。
零風險的潛水方式/醫療行為並不存在,但讓它「趨向」安全,是我們能夠努力做到的事。
參考資料:
1. Oxygenation and mechanisms of hypoxemia, Uptodate
2. Julie-Ann Collins. Relating oxygen partial pressure, saturation and content: the haemoglobin–oxygen dissociation curve. Breathe 2015 11: 194-201.
3. Nitzan M, Romem A, Koppel R. Pulse oximetry: fundamentals and technology update. Med Devices (Auckl). 2014;7:231-9
4. Pulse oximetry, Uptodate
5. Jubran A. Pulse oximetry. Crit Care. 2015;19(1):272
6. Grace RF. Pulse oximetry. Gold standard or false sense of security? Med J Aust 1994; 160:638
7. Fanconi S. Pulse oximetry for hypoxemia: a warning to users and manufacturers. Intensive Care Med 1989; 15:540
8. Carter BG, Carlin JB, Tibballs J, et al. Accuracy of two pulse oximeters at low arterial hemoglobin-oxygen saturation. Crit Care Med 1998; 26:1128
9. Perkins GD, McAuley DF, Giles S, et al. Do changes in pulse oximeter oxygen saturation predict equivalent changes in arterial oxygen saturation? Crit Care 2003; 7:R67
10. Van de Louw A, Cracco C, Cerf C, et al. Accuracy of pulse oximetry in the intensive care unit. Intensive Care Med 2001; 27:1606.
11. Wouters PF, Gehring H, Meyfroidt G, et al. Accuracy of pulse oximeters: the European multi-centre trial. Anaesth Analg 2002; 94:S13.
12. Webb RK, Ralston AC, Runciman WB. Potential errors in pulse oximetry. II. Effects of changes in saturation and signal quality. Anaesthesia 1991; 46:207.
13. Jubran A, Tobin MJ. Reliability of pulse oximetry in titrating supplemental oxygen therapy in ventilator-dependent patients. Chest 1990; 97:1420.
14. Perkins GD, McAuley DF, Giles S, et al. Do changes in pulse oximeter oxygen saturation predict equivalent changes in arterial oxygen saturation? Crit Care 2003; 7:R67.
15. Pretto JJ. Clinical use of pulse oximetry: official guidelines from the Thoracic Society of Australia and New Zealand. Respirology. 2014 Jan;19(1):38-46
16. McMorrow RC. Pulse oximetry. Curr Opin Crit Care. 2006 Jun;12(3):269-71
17. Sinex JE. Pulse oximetry: principles and limitations. Am J Emerg Med. 1999 Jan; 17(1):59-67



